Introducción a la diabetes mellitus tipo 2
La diabetes mellitus tipo 2 es una enfermedad crónica que afecta la forma en que el cuerpo metaboliza la glucosa, un tipo de azúcar que es la principal fuente de energía para las células. Esta condición se caracteriza por niveles elevados de glucosa en sangre, lo que puede llevar a diversas complicaciones si no se maneja adecuadamente. La diabetes tipo 2 se ha convertido en un problema de salud pública significativo a nivel global, afectando a millones de personas y representando un desafío tanto para los pacientes como para los sistemas de salud.
La importancia de abordar la diabetes tipo 2 radica en sus implicaciones para la salud a largo plazo. Las personas con esta enfermedad corren un mayor riesgo de desarrollar complicaciones serias, que incluyen enfermedades cardiovasculares, daño renal y problemas en la vista, entre otros. Dado el aumento de la prevalencia de esta enfermedad, es esencial comprender sus causas, mecanismos y efectos en el organismo para poder implementar estrategias efectivas de prevención y tratamiento.
Causas de la diabetes mellitus tipo 2
Introducción a la diabetes mellitus tipo 2: Un vistazo a sus causas
Factores genéticos
Los factores genéticos juegan un papel crucial en el desarrollo de la diabetes mellitus tipo 2. La predisposición genética puede influir en la forma en que el cuerpo responde a la insulina y cómo metaboliza la glucosa. Estudios han demostrado que los individuos con antecedentes familiares de diabetes tienen un mayor riesgo de desarrollar la enfermedad. Identificar los genes relacionados con la diabetes puede ayudar a entender mejor la patogénesis y facilitar diagnósticos más precisos.
Además, ciertas variantes genéticas han sido asociadas con la obesidad y la resistencia a la insulina, que son factores de riesgo clave para la diabetes tipo 2. La investigación continúa en esta área para descubrir nuevos vínculos genéticos que puedan ofrecer una mayor comprensión de cómo la herencia influye en la enfermedad.
Factores ambientales
Los factores ambientales también desempeñan un papel crítico en la aparición de la diabetes tipo 2. Estos factores incluyen la exposición a sustancias tóxicas, hábitos alimenticios poco saludables y la falta de actividad física. La urbanización y los cambios en el estilo de vida moderno han contribuido a un aumento en la ingesta calórica y a un estilo de vida sedentario, lo que a su vez ha impulsado las tasas de obesidad y diabetes.
La literatura científica también ha señalado la influencia del entorno social y económico en la salud metabólica de las poblaciones. Las comunidades con acceso limitado a alimentos saludables y oportunidades para el ejercicio son más propensas a tener altas tasas de diabetes tipo 2. Por lo tanto, las intervenciones deben considerar tanto el factor genético como el contexto ambiental del individuo.
Estilo de vida y obesidad
El estilo de vida juega un papel fundamental en el desarrollo de la diabetes mellitus tipo 2. La obesidad, particularmente la acumulación de grasa alrededor del abdomen, está fuertemente asociada con la resistencia a la insulina, un factor clave en la fisiopatología de esta enfermedad. La ingesta excesiva de calorías, especialmente de azúcares y grasas saturadas, junto con la falta de actividad física, contribuyen significativamente al aumento de peso y a la obesidad.
Estudios han demostrado que cambios en el estilo de vida, como la adopción de una dieta equilibrada y un aumento en la actividad física, pueden reducir significativamente el riesgo de desarrollar diabetes tipo 2. Además, la pérdida de peso puede mejorar la sensibilidad a la insulina y ayudar en el manejo de la enfermedad en aquellos que ya han sido diagnosticados.
Mecanismos fisiopatológicos
Resistencia a la insulina
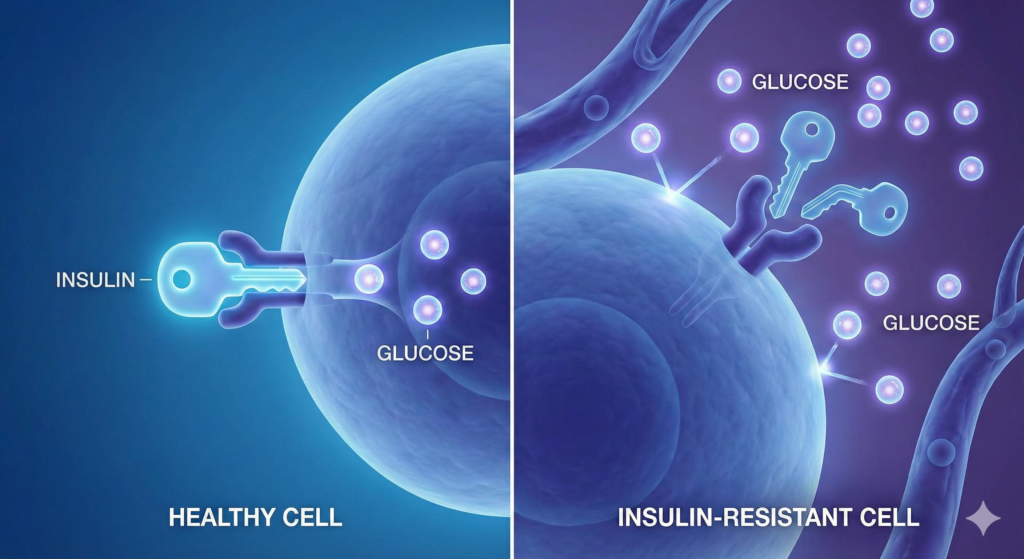
Uno de los mecanismos más importantes en la diabetes mellitus tipo 2 es la resistencia a la insulina. En esta condición, las células del cuerpo no responden adecuadamente a la insulina, una hormona que permite que la glucosa entre en las células. Como resultado, el páncreas produce más insulina en un intento de compensar, lo que puede llevar eventualmente a un agotamiento de las células beta del páncreas y a una disminución en la producción de insulina.
La resistencia a la insulina está influenciada por múltiples factores, incluyendo la obesidad, la inflamación crónica y la genética. A medida que la resistencia aumenta, los niveles de glucosa en sangre también se elevan, lo que lleva a un ciclo vicioso que agrava la condición. Esto resalta la importancia de estrategias de tratamiento que mejoren la sensibilidad a la insulina, como cambios en la dieta y ejercicio regular.
Alteraciones en la secreción de insulina
Además de la resistencia a la insulina, las alteraciones en la secreción de insulina son otro componente clave en la fisiopatología de la diabetes tipo 2. La incapacidad del páncreas para secretar suficiente insulina en respuesta a los niveles elevados de glucosa puede resultar en hiperglucemia persistente. Esto se debe en parte al deterioro de las células beta, que son responsables de la producción de insulina.
Con el tiempo, la carga de trabajo adicional sobre las células beta puede llevar a su disfunción y muerte, lo que agrava la hiperglucemia. La investigación en este ámbito se centra en encontrar tratamientos que no solo mejoren la sensibilidad a la insulina, sino que también protejan y estimulen la función de las células beta del páncreas.
Gluconeogénesis y producción de glucosa
La gluconeogénesis, el proceso por el cual el hígado produce glucosa, también juega un papel fundamental en la diabetes tipo 2. En condiciones normales, la producción de glucosa es regulada por la insulina; sin embargo, en la diabetes tipo 2, esta regulación se ve alterada. La resistencia a la insulina provoca que el hígado continúe produciendo glucosa incluso cuando los niveles de glucosa en sangre son altos, contribuyendo así a la hiperglucemia.
El control de la gluconeogénesis es un objetivo importante en el tratamiento de la diabetes tipo 2. Los medicamentos que disminuyen la producción de glucosa en el hígado han demostrado ser efectivos en el manejo de los niveles de glucosa en sangre, lo que subraya la necesidad de un enfoque multifacético en el tratamiento de la enfermedad.
Efectos de la diabetes mellitus tipo 2 en el organismo
Complicaciones a corto plazo
Las complicaciones a corto plazo de la diabetes tipo 2 pueden incluir hiperglucemia, cetoacidosis diabética y síndrome hiperglucémico hiperosmolar. La hiperglucemia se produce cuando los niveles de glucosa en sangre superan los límites normales, lo que puede llevar a síntomas como sed excesiva, fatiga y visión borrosa. Si no se controla, esta condición puede derivar en complicaciones más graves.
La cetoacidosis diabética, aunque más común en la diabetes tipo 1, puede ocurrir en la diabetes tipo 2, especialmente en situaciones de estrés extremo o enfermedad. Esta condición se caracteriza por una acumulación de cetonas en la sangre, lo que lleva a un estado ácido que puede ser potencialmente mortal si no se trata. Por otro lado, el síndrome hiperglucémico hiperosmolar se caracteriza por niveles extremadamente altos de glucosa y deshidratación severa, requiriendo tratamiento médico inmediato.
Complicaciones a largo plazo
Las complicaciones a largo plazo de la diabetes tipo 2 son más preocupantes y pueden afectar múltiples sistemas orgánicos. Entre las más comunes se encuentran la neuropatía diabética, que afecta los nervios y puede causar dolor, entumecimiento y problemas de equilibrio; la retinopatía diabética, que puede conducir a la ceguera; y la nefropatía diabética, que afecta la función renal y puede resultar en insuficiencia renal.
Además, las personas con diabetes tipo 2 tienen un riesgo significativamente mayor de desarrollar enfermedades cardiovasculares, como infartos y accidentes cerebrovasculares. Estas complicaciones subrayan la importancia de un manejo efectivo de la diabetes y un control regular de la salud general del paciente.
Impacto en la calidad de vida
El impacto de la diabetes mellitus tipo 2 en la calidad de vida de los individuos es profundo. Los síntomas de la enfermedad, junto con sus complicaciones, pueden afectar el bienestar físico, emocional y social. Muchos pacientes experimentan ansiedad y depresión debido a la carga que la diabetes impone en sus vidas diarias, incluyendo el monitoreo constante de los niveles de glucosa y la adherencia a regímenes de tratamiento.
Además, las limitaciones impuestas por las complicaciones de la diabetes pueden llevar a una reducción de la movilidad y la capacidad para participar en actividades sociales y recreativas, afectando la calidad de vida. Por lo tanto, es esencial que los tratamientos no solo se enfoquen en el control de la glucosa, sino también en mejorar la salud mental y el bienestar general de los pacientes.
Prevención y manejo de la diabetes mellitus tipo 2
Importancia de la detección temprana
La detección temprana de la diabetes tipo 2 es crucial para prevenir complicaciones y mejorar los resultados a largo plazo. Exámenes regulares de glucosa en sangre, especialmente en personas con factores de riesgo, permiten identificar la enfermedad en sus etapas iniciales. La educación sobre los signos y síntomas de la diabetes también es fundamental para que los pacientes busquen atención médica oportuna.
Las pruebas de detección, como la prueba de hemoglobina A1c o la prueba de glucosa en ayunas, son herramientas efectivas para diagnosticar la diabetes tipo 2. La identificación temprana permite implementar cambios en el estilo de vida y tratamientos médicos que pueden retrasar o incluso prevenir la progresión de la enfermedad.
Modificaciones en el estilo de vida
Las modificaciones en el estilo de vida son la piedra angular en la prevención y manejo de la diabetes tipo 2. La adopción de una dieta saludable que incluya frutas, verduras, granos enteros y proteínas magras es esencial. Limitar la ingesta de azúcares añadidos y grasas saturadas puede ayudar a controlar los niveles de glucosa y mejorar la salud en general.
Además, la actividad física regular es fundamental. Se recomienda al menos 150 minutos de ejercicio moderado a la semana, que puede incluir caminatas, natación o ciclismo. La actividad física no solo ayuda a controlar el peso y mejora la sensibilidad a la insulina, sino que también tiene beneficios significativos para la salud cardiovascular y el bienestar emocional.
Tratamientos farmacológicos
Cuando las modificaciones en el estilo de vida no son suficientes para controlar los niveles de glucosa, se puede recurrir a tratamientos farmacológicos. Existen varios tipos de medicamentos disponibles para el manejo de la diabetes tipo 2, que incluyen metformina, sulfonilureas y medicamentos basados en incretinas, entre otros. Estos fármacos actúan de diversas maneras, ya sea aumentando la secreción de insulina, reduciendo la producción de glucosa o mejorando la sensibilidad a la insulina.
Es importante que el tratamiento sea personalizado, considerando las características individuales del paciente, incluyendo su historial médico y las comorbilidades. El seguimiento regular y los ajustes en la terapia son esenciales para asegurar un control efectivo de la glucosa a lo largo del tiempo.
Conclusiones
Resumen de los puntos clave
La diabetes mellitus tipo 2 es una enfermedad compleja que resulta de la interacción entre factores genéticos, ambientales y de estilo de vida. Comprender su fisiopatología, incluyendo la resistencia a la insulina, las alteraciones en la secreción de insulina y la producción de glucosa, es fundamental para abordar sus efectos en el organismo.
Las complicaciones asociadas con la diabetes tipo 2, tanto a corto como a largo plazo, subrayan la necesidad de una detección temprana y un manejo efectivo. Las modificaciones en el estilo de vida y los tratamientos farmacológicos son cruciales para prevenir complicaciones y mejorar la calidad de vida de los pacientes.
Importancia de la concienciación
La concienciación sobre la diabetes mellitus tipo 2 y sus riesgos es esencial para la prevención y manejo de la enfermedad. A medida que la prevalencia de la diabetes sigue aumentando, es crítico que tanto los profesionales de la salud como la comunidad en general trabajen juntos para educar y apoyar a aquellos en riesgo, brindando recursos y estrategias efectivas para combatir esta creciente crisis de salud pública.
FAQs
¿Cuáles son los síntomas más comunes de la diabetes tipo 2?
Los síntomas comunes incluyen sed excesiva, aumento de la frecuencia urinaria, fatiga, visión borrosa y heridas que tardan en sanar.
¿Es la diabetes tipo 2 reversible?
En algunos casos, la diabetes tipo 2 puede ser revertida mediante cambios significativos en el estilo de vida, incluyendo pérdida de peso, dieta saludable y ejercicio regular.
¿Qué pruebas se utilizan para diagnosticar la diabetes tipo 2?
Las pruebas comunes incluyen la medición de la glucosa en ayunas, la prueba de hemoglobina A1c y la prueba de tolerancia a la glucosa.
¿Cómo puede afectar la diabetes tipo 2 a la salud mental?
Los pacientes pueden experimentar ansiedad y depresión debido a la carga de la enfermedad, lo que resalta la importancia de un enfoque integral en el tratamiento.
¿Qué papel juegan los medicamentos en el tratamiento de la diabetes tipo 2?
Los medicamentos son esenciales cuando los cambios en el estilo de vida no son suficientes para controlar los niveles de glucosa y pueden incluir metformina y otros tratamientos específicos.